Photo: Liza Summer
Maux de tête hormonaux et migraines menstruelles : Quel type de migraine avez-vous ?
Les migraines menstruelles sont souvent le résultat de fluctuations hormonales.

L’essentiel à savoir :
Plus d'un utilisateur·trice de Clue sur dix a suivi la piste du « mal de tête » en janvier 2024
Environ une femme sur cinq aux États-Unis a signalé des migraines, dont certaines peuvent être des migraines menstruelles causées par les contraceptifs oraux (pilules contraceptives) et la périménopause (1,2,3)
Après la puberté, les migraines sont plus fréquentes chez les femmes que chez les hommes
Pour gérer votre migraine, il est recommandé de manger régulièrement, de dormir suffisamment et faire plus d'exercice (4)

Le lien entre les maux de tête et les hormones
Constatez-vous le même type de maux de tête chaque mois ? Souffrez-vous d'une sensibilité à la lumière ou d'une douleur d'un côté ou de l'autre de la tête ? Si c'est le cas, il peut s'agir d'un mal de tête hormonal. Les migraines hormonales sont liées aux fluctuations des niveaux d'hormones au cours du cycle menstruel (2).
Ai-je une migraine ou une céphalée de tension ?
Les deux types de maux de tête hormonaux sont les suivants :
Céphalées de type tension (5)
Migraine (2)
Les céphalées de tension sont un type courant de maux de tête qui sont ressentis des deux côtés de la tête et qui présentent une sensation de pression ou de tension légère ou modérée (6). Certaines personnes voient leur douleur à la tête s'aggraver au moment de leurs règles (6). Des recherches supplémentaires sont nécessaires sur ce type de maux de tête et sur la manière dont ils peuvent être liés au cycle menstruel.
La migraine est un trouble de la tête débilitant (6). Dans le monde, 15 % de la population générale souffre de migraine (6). Les maux de tête migraineux sont généralement assez sévères, ont souvent un caractère pulsatile et se situent généralement d'un seul côté de la tête (6).
Les crises de migraine peuvent avoir des effets secondaires supplémentaires, notamment des nausées, des vomissements et une sensibilité à la lumière ou au son (6). Ces effets secondaires peuvent être aggravés par l'activité physique (6). Certaines personnes souffrant de migraine peuvent présenter des symptômes d'aura, tels que des changements visuels ou sensoriels, qui peuvent survenir avant une crise, signalant son imminence, ou pendant une crise (6). Une migraine peut durer jusqu'à trois jours (6).
Quel est le lien entre mes hormones et mes maux de tête ?
Les céphalées hormonales sont parfois appelées migraines menstruelles. Jusqu'à 1 sur 4 femme/personne ayant des cycles qui souffrent de migraines font également l'expérience d'un lien entre leur cycle menstruel et la migraine (2). Pendant la phase lutéale tardive, la baisse des taux de progestérone et d'œstrogènes augmente le risque de migraine en activant le système opioïde interne (2). Certaines personnes peuvent remarquer une augmentation de l'activité migraineuse pendant les trois premiers jours de leurs règles (2). D'autres ressentent des douleurs environ deux jours avant les règles (7). D'autres recherches doivent être menées pour comprendre si les migraines sont liées à d'autres événements du cycle menstruel au cours desquels les niveaux d'œstrogènes fluctuent, comme l'ovulation.
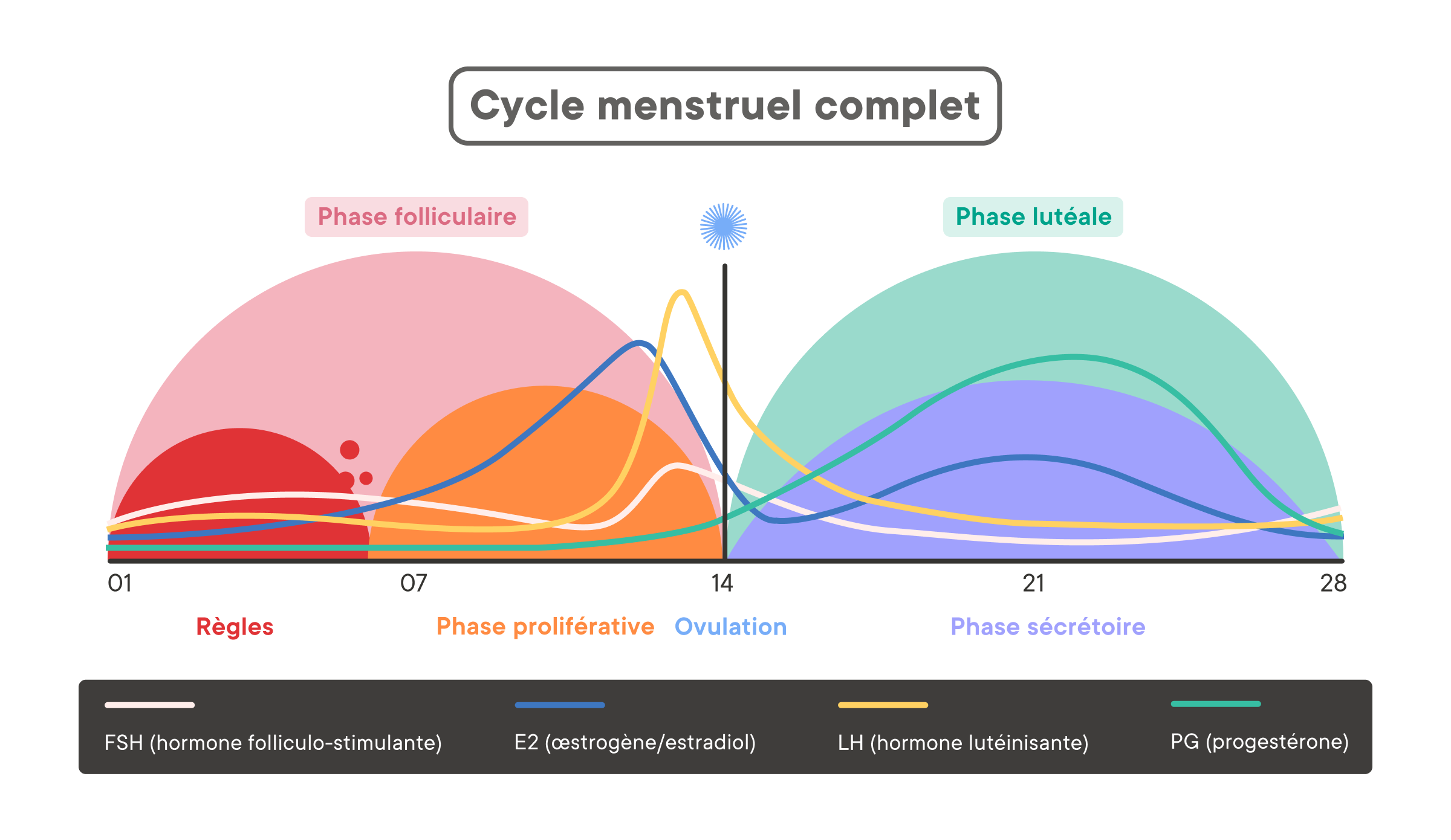
Pendant l'enfance, les migraines touchent indifféremment les garçons et les filles (2), mais après la puberté, les migraines sont deux fois plus fréquentes chez les femmes que chez les hommes (2). Tout au long de la vie d'une femme, l'augmentation des expériences de migraine peut être liée aux périodes de reproduction qui coïncident avec des changements dans les niveaux d'œstrogènes, comme la grossesse et la périménopause (2).
Comment les œstrogènes affectent-ils exactement les maux de tête ?
Lorsque votre taux d'œstrogènes fluctue ou descend en dessous d'un certain seuil, vous pouvez souffrir d'une migraine hormonale (2). Les œstrogènes influencent directement plusieurs neurotransmetteurs dans la voie de la douleur migraineuse qui provoque la douleur (2). Lorsque les niveaux d'œstrogènes sont élevés, le glutamate, un neurotransmetteur, devient plus actif (2). Cela peut entraîner une augmentation des auras migraineuses (2). Une baisse du taux d'œstrogènes et une modification des récepteurs de la sérotonine, que les œstrogènes contribuent à réguler, peuvent également déclencher une migraine (2).
Les œstrogènes peuvent provoquer la migraine menstruelle en agissant directement sur le système trigéminovasculaire (2). Le système trigéminovasculaire est l'ensemble des nerfs et des vaisseaux sanguins qui constituent le trajet de la douleur migraineuse. Les migraines sont probablement causées par une combinaison de changements neurologiques et vasculaires qui génèrent une expérience douloureuse (2). Les œstrogènes détendent les muscles lisses de vos vaisseaux sanguins pour les dilater, ce qui augmente le flux sanguin vers le cerveau et sensibilise les nerfs à l'origine de la douleur (2,7).
Qu'est-ce qui peut déclencher des maux de tête liés aux hormones ?
Les changements hormonaux peuvent affecter les personnes souffrant de troubles migraineux.
Vous pouvez constater un changement dans la migraine dans les cas suivants (2,5,7,8,9,10) :
Grossesse et accouchement
Traitement hormonal substitutif
Prise de pilules contraceptives
Les interventions chirurgicales, comme l'hystérectomie, la césarienne ou la dilatation et le curetage
Pendant vos règles
Périménopause et ménopause
Les schémas de migraine pendant la grossesse peuvent varier d'une personne à l'autre (5). Certaines personnes constatent une diminution des migraines, tandis que d'autres remarquent une augmentation au fur et à mesure que leur grossesse progresse (5). Certaines personnes sous traitement hormonal substitutif peuvent constater une augmentation du nombre de crises de migraine avec aura (8).
Comme nous l'avons mentionné, des changements notables des niveaux d'œstrogènes dans votre corps peuvent provoquer des migraines. Les personnes qui prennent une pilule contraceptive à base d'œstrogènes ou un traitement hormonal de substitution peuvent remarquer un changement dans l'activité migraineuse (2). Une étude a mis en évidence une légère association entre la migraine et le fait d'avoir subi une hystérectomie, une césarienne ou une opération de dilatation et de curetage (9).
Les migraines peuvent avoir une composante génétique ; vous êtes plus susceptible de souffrir de migraines si un membre de votre famille en est atteint (7). Le stress, l'anxiété et la dépression sont également associés à une aggravation des migraines (11).
Comment gérer et atténuer les maux de tête et la migraine ?
Il existe de nombreux moyens de gérer et d'atténuer les maux de tête et la migraine. Comprendre quand vous avez des maux de tête peut vous donner plus d'informations. Par exemple, si vos maux de tête sont liés à votre cycle. Vous pouvez atténuer les maux de tête en mangeant régulièrement et en dormant suffisamment, mais il existe également des médicaments spécifiques à la migraine si vos maux de tête sont sévères. Lisez la suite pour en savoir plus.
Le suivi de vos maux de tête peut vous permettre d'acquérir des connaissances sur votre corps
Le suivi de votre migraine à l'aide de l'application Clue peut aider votre professionnel·le de santé à prendre des décisions en matière de diagnostic et de traitement (12). Il peut également vous aider à comprendre le type de migraine dont vous souffrez. Clue peut fournir plus d'informations sur les symptômes, les schémas et les déclencheurs qui peuvent ne pas être visibles lors d'une visite médicale (12). Le suivi de votre migraine peut également vous aider à comprendre tout l'impact de votre maladie sur vos activités quotidiennes (12).
Que puis-je faire pour soulager immédiatement la migraine ?
Il existe différentes méthodes pour gérer votre douleur migraineuse.
Voici quelques moyens de soulager immédiatement les symptômes de la migraine (4) :
Manger quelque chose
Eau potable
Consommation de caféine
Se retirer dans un espace sombre et calme
Manger régulièrement : si vous avez sauté un repas et que vous avez une migraine, essayez de manger. Les maux de tête sont généralement plus fréquents lorsque des repas ont été sautés, en particulier le petit-déjeuner (4).
Buvez de l'eau : tout comme le fait de sauter des repas, la déshydratation peut être associée à des maux de tête (4). Si vous ressentez des douleurs à la tête, pensez à boire de l'eau (4). Des recherches limitées suggèrent qu'il peut aider à soulager les maux de tête (4).
Buvez de la caféine : chez certaines personnes, la caféine peut aider (4). Pour d'autres, elle peut être néfaste (4). Lorsque votre tasse de café contient entre 65 et 200 mg de caféine, elle peut en fait agir comme un analgésique (4). Les personnes qui consomment de la caféine tous les jours et qui arrêtent soudainement peuvent en fait développer des maux de tête dus au sevrage (4).
Trouvez un endroit sombre et calme : la lumière et le bruit peuvent aggraver les symptômes de la migraine (7). Certaines personnes trouvent un soulagement en s'allongeant dans des pièces sombres et silencieuses.
Des changements naturels dans le mode de vie peuvent également aider à soulager les maux de tête d'origine hormonale
Tous les changements de mode de vie n'ont pas fait l'objet d'études approfondies, mais ces recommandations sont assez classiques pour vous aider à faire face à vos maux de tête (4).
Essayez ces changements naturels de mode de vie pour atténuer les migraines (4) :
Dormez suffisamment
Réduire le stress
Faire de l'exercice plus que d'habitude
Dormez suffisamment : un mauvais sommeil est lié au déclenchement de la migraine (4). Veillez à adapter votre heure de coucher afin de vous réveiller reposé. Si vous avez souvent des maux de tête le matin, faites vérifier si vous souffrez d'apnée du sommeil (4).
Réduisez votre niveau de stress : le stress peut déclencher la migraine (4). Les techniques de relaxation, la pleine conscience et le biofeedback peuvent être utiles (4). Lors d'une thérapie par biofeedback, un thérapeute surveille votre rythme cardiaque et votre taux d'oxygène pendant une séance de thérapie (4). La pleine conscience se concentre sur l'augmentation de la conscience du présent afin de réduire le stress (4). Les techniques de relaxation peuvent inclure le travail sur la respiration, qui consiste à se concentrer sur une respiration profonde (4).
L'exercice physique : un mode de vie sédentaire et un faible niveau d'activité physique peuvent être associés à la migraine (4). L'exercice peut être difficile pour certaines personnes s'il déclenche une crise de migraine (4). Si c'est le cas, vous pourriez avoir besoin d'un traitement préventif avant de commencer à faire de l'exercice (4). Toute forme d'exercice est préférable à l'absence d'exercice (4).
Existe-t-il des traitements alternatifs pour les maux de tête hormonaux ?
Les traitements alternatifs sont toujours délicats à étudier, car ils sont difficiles à contrôler et la santé reproductive n'est pas aussi bien financée que la médecine pharmaceutique. Cependant, certaines recherches suggèrent que ces traitements alternatifs peuvent contribuer à atténuer les migraines :
Suppléments de magnésium (13)
Acupuncture (14)
Le magnésium : il existe des preuves que le magnésium peut aider à prévenir les migraines menstruelles (13). Cela peut être utile pour certaines personnes qui préfèrent les suppléments aux médicaments (13). Une supplémentation régulière en magnésium peut raccourcir vos crises et les rendre moins douloureuses (13).
Acupuncture : l'acupuncture peut contribuer à réduire la fréquence des céphalées de tension lorsqu'elle est utilisée dès l'apparition des symptômes (14), mais des recherches supplémentaires sont nécessaires.
Quels sont les médicaments que je peux prendre contre les migraines ?
Vous devez consulter votre fournisseur de soins de santé avant de commencer tout nouveau médicament et vérifier les substances actives sur l'emballage. Les médicaments contre la migraine comprennent (1,8,15,16) :
Triptans
Gepants
Anticorps monoclonaux
Analgésiques en vente libre
Techniques de stabilisation hormonale
Triptans (y compris le sumatriptan) : ce médicament traite la douleur migraineuse active (15). Prenez votre triptan dès l'apparition de la douleur pour un soulagement rapide (15). Une étude a montré que jusqu'à trois quarts des personnes ont ressenti un soulagement des maux de tête deux heures après avoir pris leur médicament (15). Il se peut que vous ayez besoin d'une ordonnance pour ce médicament (15).
Peptide lié au gène de la calcitonine : le peptide lié au gène de la calcitonine a été identifié comme un acteur clé dans le traitement de la migraine, ce qui a conduit à de nouveaux traitements au cours des dernières années. Ce type de médicament peut être utilisé pour traiter la migraine actuelle ou pour prévenir la migraine future (16). Certains types de ces médicaments peuvent apporter un soulagement durable pendant environ 30 jours (17).
Médicaments antidouleur en vente libre comme l'ibuprofène et l'acétaminophène (paracétamol) : ces traitements ne sont recommandés que pour les crises légères (1). Envisagez de demander à votre médecin·e de vous prescrire des triptans si vous souffrez d'une migraine modérée ou si vous avez des douleurs pendant plus de neuf jours par mois (1).
Techniques de stabilisation hormonale : il existe peu de recherches sur le traitement hormonal substitutif et la réduction de la migraine (8). Si les médicaments mentionnés n'apportent pas de soulagement, un traitement hormonal substitutif peut s'avérer utile (8). De faibles doses d'œstrogènes peuvent limiter la migraine hormonale (8).
La pilule contraceptive hormonale peut-elle traiter mes migraines menstruelles ?
Les contraceptifs oraux continus peuvent être utilisés lorsque les autres méthodes de traitement de la migraine sont inefficaces (8). Il peut contribuer à réduire les fluctuations des niveaux d'œstrogènes (8). Discutez avec votre médecin·e de l'utilisation prolongée d'une contraception hormonale, car il ne s'agit pas d'un traitement approprié pour tout le monde, en particulier pour les personnes souffrant de migraine avec aura (8).
Les contraceptifs hormonaux dont l'intervalle sans hormone est plus court peuvent offrir le meilleur soulagement de la migraine menstruelle (2). Les personnes qui reçoivent une hormonothérapie œstrogénique continue peuvent connaître des crises de migraine moins douloureuses et plus courtes, qui peuvent s'améliorer avec le temps (2).
Les personnes qui utilisent un patch transdermique pendant leur semaine de « pilule sucrée » peuvent ressentir le même type de soulagement (2). Les utilisatrices d'anneaux contraceptifs peuvent constater une diminution des migraines menstruelles en raison de niveaux hormonaux plus stables (2).
D'autre part, les maux de tête sont parfois un effet secondaire des pilules contraceptives hormonales (8). Les personnes prenant des doses élevées de pilules contraceptives peuvent connaître une augmentation des migraines avec aura (8). D'autres personnes peuvent remarquer une migraine plus douloureuse avec aura (8).
Les maux de tête hormonaux évoluent-ils au cours des différentes étapes de la vie ?
Certaines personnes peuvent remarquer un changement dans leur schéma migraineux tout au long de leur vie (5). Ces changements peuvent être plus fréquents en cas de fluctuations hormonales, en particulier des œstrogènes (2). En règle générale, la grossesse, la ménopause et la périménopause sont des événements de la vie qui comprennent des fluctuations d'œstrogènes (5,3).
Migraines et maux de tête pendant la grossesse et après l'accouchement
Les migraines et les céphalées de tension peuvent être à l'origine de la plupart des maux de tête survenant pendant la grossesse (5). Certaines personnes constatent une diminution notable de leurs maux de tête au cours du deuxième ou du troisième trimestre de la grossesse (5). Certaines personnes peuvent cesser complètement d'avoir des maux de tête pendant cette période (5). Chez environ 10 % des femmes enceintes, les maux de tête s'aggravent (5).
Plus de la moitié des femmes migraineuses subiront une crise dans le mois qui suit l'accouchement (18). Cela inclut les mères qui allaitent (18). Des recherches supplémentaires sont nécessaires pour identifier les facteurs de risque associés à une augmentation de la migraine pendant la grossesse.
Après l'accouchement, la plupart des personnes voient leur migraine revenir à son schéma d'avant la grossesse (5). Les traitements non pharmacologiques sont toujours recommandés pendant la grossesse et l'allaitement, mais le paracétamol peut être utilisé avec modération pendant les premier et deuxième trimestres (5). Consultez toujours un·e professionnel·le de santé pour vérifier si vos médicaments et suppléments contre la migraine sont nocifs pour votre fœtus (5).
Certaines recherches établissent un lien entre la migraine maternelle et l'insuffisance pondérale à la naissance et les naissances prématurées (19), mais des recherches supplémentaires sont nécessaires pour déterminer si la migraine ou les céphalées de tension sont préjudiciables au développement du fœtus.
Migraines et maux de tête pendant la périménopause et la ménopause
D'autres étapes de la vie liées à la reproduction peuvent également avoir un impact sur la survenue des crises de migraine. Pendant la périménopause, les personnes sont particulièrement vulnérables à la migraine en raison des fluctuations d'œstrogènes qui se produisent à cette période (3). Après la ménopause, les migraines peuvent commencer à diminuer pour coïncider avec la baisse des niveaux d'œstrogènes (10).
Une étude a révélé que jusqu'à 24 % des femmes ménopausées souffraient de maux de tête, probablement de migraine (20). La recherche montre que vous pouvez être exposée au risque de migraine pendant la périménopause si vous avez souffert du syndrome prémenstruel (SPM), car vous pouvez être plus sensible aux fluctuations hormonales (21).
Quand consulter pour une migraine menstruelle ?
Vous devez prendre rendez-vous avec un·e professionnel·le de santé si votre mal de tête ou votre migraine affecte votre qualité de vie, comme votre travail, votre sommeil ou votre capacité de concentration (22).
Consultez d'urgence un·e médecin·e si vous souffrez d'un mal de tête sévère et soudain et (23) :
Fièvre
Douleur dans la mâchoire lors de la mastication
Faiblesse, engourdissement ou perte de vision
Perte de sensibilité
FAQ
A quoi ressemble un mal de tête hormonal ?
Il existe deux types de maux de tête hormonaux. Les migraines hormonales sont des maux de tête sévères et pulsatiles d'un seul côté de la tête (6). Les céphalées hormonales de tension se manifestent généralement des deux côtés de la tête et sont habituellement légères à modérées (6).
Comment arrêter les maux de tête hormonaux ?
Les médicaments contre les céphalées hormonales comprennent les analgésiques classiques, les triptans, les gepants ou certains types de thérapies hormonales (1,2). Vous pouvez également essayer de manger quelque chose, de boire de l'eau ou de la caféine, ou de trouver un endroit sombre et calme (4). Les changements de mode de vie peuvent consister à dormir suffisamment, à réduire le stress et à faire plus d'exercice (4). Il existe également des thérapies alternatives telles que les suppléments de magnésium (13) et l'acupuncture (14).
Quels sont les signes d'un faible taux d'œstrogènes ?
La migraine peut être le signe d'un faible taux d'œstrogènes (2). D'autres signes peuvent inclure une sécheresse vaginale et des rapports sexuels douloureux (24).
Quels sont les symptômes d'un déséquilibre hormonal ?
Les fluctuations hormonales peuvent entraîner des changements d'humeur, des modifications de la libido, des sueurs nocturnes et des troubles du sommeil (25), parmi de nombreux autres symptômes.
