Ilustración: Marta Pucci
¿Cuáles son las mejores opciones anticonceptivas no hormonales?l
Analizamos 12 métodos sin hormonas

Cosas importantes a saber:
Algunos métodos anticonceptivos no hormonales requieren tu atención en cada uso, mientras que otros duran años o son permanentes
Aunque los anticonceptivos hormonales son seguros para la mayoría de las personas, pueden no ser una buena opción si tienes una enfermedad cardíaca, has dado a luz recientemente o no te gustan los efectos secundarios
Los condones son un tipo de anticonceptivo no hormonal asequible y accesible que protege tanto del embarazo como de las infecciones de transmisión sexual (ITS)
Los métodos de anticoncepción natural (o métodos de observación de la fertilidad) pueden ser una buena opción si quieres evitar los anticonceptivos hormonales y aprender más sobre tu cuerpo.
Todo lo que necesitas saber sobre los anticonceptivos no hormonales
Si visitas a un profesional de salud para hablar sobre anticonceptivos, a menudo se presentan los métodos hormonales como la mejor opción. Esto se debe a que los anticonceptivos hormonales generalmente tienen tasas de eficacia más altas, lo que significa que son más propensos a prevenir el embarazo si se usan según las indicaciones (1). Sin embargo, cada persona es única, al igual que sus necesidades anticonceptivas, por lo que los anticonceptivos hormonales podrían no ser la opción adecuada para todas (2).
Los anticonceptivos no hormonales no contienen hormonas (1). Cada tipo funciona de manera diferente, pero ninguno de ellos depende de las hormonas para prevenir el embarazo (1). Si los anticonceptivos hormonales no son adecuados para ti o si estás interesada en opciones no hormonales, hemos enumerado los 12 tipos en este artículo.

¿Por qué elegir un método anticonceptivo no hormonal?
Las personas suelen elegir métodos anticonceptivos no hormonales porque no les gustan los efectos secundarios de los métodos hormonales (3). Algunas tienen razones médicas para evitar los anticonceptivos hormonales; por ejemplo, las que sufren migrañas o enfermedades cardíacas podrían optar por evitarlos (1,4). Esto se debe a que las hormonas de los anticonceptivos pueden provocar cambios en la coagulación de la sangre, lo que aumenta el riesgo de que estas personas desarrollen coágulos (1). Otras personas pueden tener razones personales para querer evitar los anticonceptivos hormonales.
¿Qué eficacia tienen los anticonceptivos no hormonales en comparación con los hormonales?
Los anticonceptivos no hormonales pueden ser eficaces si se usan correctamente en todo momento. Es difícil comparar su eficacia con la de los anticonceptivos hormonales porque depende de su uso adecuado. Cada anticonceptivo no hormonal tiene sus pros y sus contras, incluyendo diferentes tasas de eficacia. Al elegir un método, ten en cuenta tu objetivo principal (como evitar el embarazo) y lo cómoda que te sientes con la posibilidad de quedarte en embarazo si el método falla.
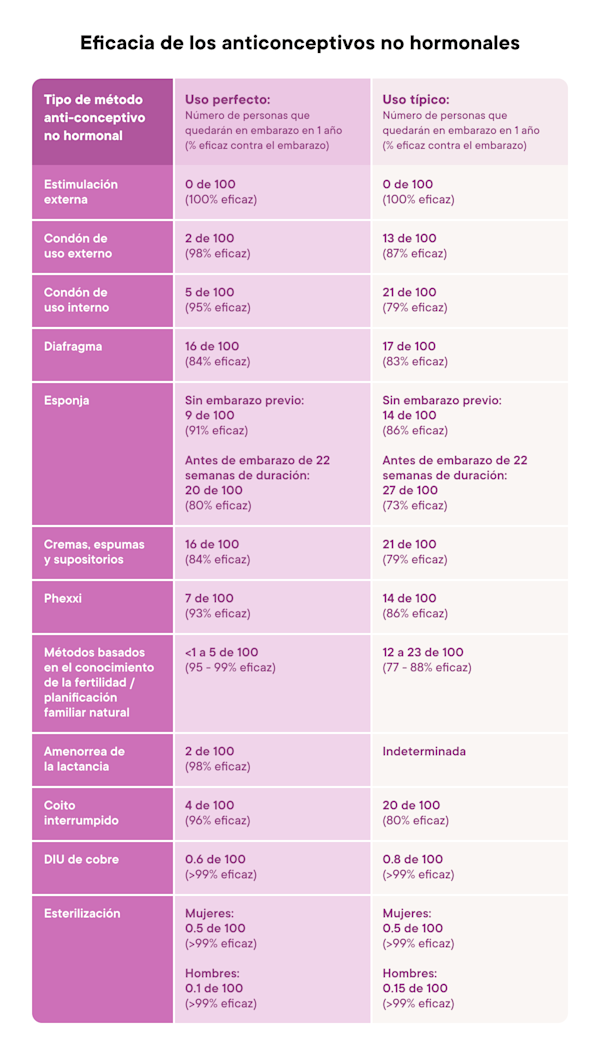
Tipos de anticonceptivos no hormonales
Al elegir un método anticonceptivo no hormonal, ten en cuenta cómo se utiliza, su eficacia típica y si se adapta a tus necesidades.
La eficacia de los anticonceptivos se describe de dos maneras:
Uso típico: Describe el uso de un método como lo hace una persona promedio (1). Esto incluye el uso inconsistente o incorrecto (1).
Uso perfecto: describe el uso de un método exactamente como se indica cada vez (1).
Entre las usuarias de Clue que utilizan un método anticonceptivo no hormonal, los métodos más utilizados son:
Preservativos: 22 % (de estas usuarias)
DIU de cobre: 15 % (de estas usuarias)
Métodos basados en la observación de la fertilidad: 4 % (de estas usuarias)
¿Cuáles son mis opciones anticonceptivas no hormonales?
Si la anticoncepción hormonal no es para ti, hay muchas opciones no hormonales válidas (1). Entre ellas se incluyen la esterilización permanente, los dispositivos intrauterinos (DIU) de cobre, los métodos de barrera (como espermicidas y preservativos), así como el método de retirada y los métodos de observación de la fertilidad (1).
Aquí está nuestra lista completa de opciones anticonceptivas no hormonales:
1. Sexo sin penetración
El sexo sin penetración (sexo no coital) es la actividad sexual que no implica la inserción de nada en la vagina, el ano o la boca (1). Esto puede incluir besos, abrazos, pajas, sexo sin penetración, masturbación con otra persona, uso de vibradores o juguetes, ver porno con una pareja, masajes y juegos con los senos. Para algunas personas, estas actividades pueden proporcionar tanto placer sexual como el coito.
Embarazo no deseado en el plazo de un año de utilizar únicamente sexo sin penetración como método anticonceptivo:
Uso típico: en los momentos de intimidad, el sexo sin penetración puede conducir «accidentalmente» al sexo con penetración. El embarazo o las ITS pueden producirse si no se utiliza otro método anticonceptivo (1).
Uso perfecto: el sexo sin penetración previene el embarazo y las ITS si las secreciones corporales de una persona no tocan a la otra (1).
2. Preservativos masculinos externos
Los preservativos masculinos externos son métodos de barrera que protegen contra el embarazo y las ITS si se usan según las indicaciones en cada ocasión (1). Son fáciles de encontrar, asequibles y, a veces, incluso gratuitos, lo que los convierte en la opción anticonceptiva preferida por muchas personas. Los preservativos vienen en muchos estilos, formas, colores y sabores (1). Añadir lubricante puede ayudar a que el sexo con preservativo sea más placentero (5).
Tipos de preservativos externos:
Látex: Este es el tipo más común. Solo se pueden usar lubricantes a base de agua o silicona con estos (1).
Plástico (poliuretano): Estos pueden ser útiles para aquellos con alergias al látex. Se pueden usar con lubricantes a base de aceite (1).
Membrana natural («piel de cordero»): Estos también pueden ser útiles para aquellos con alergias al látex. No son eficaces contra las ITS, ya que tienen poros diminutos que podrían permitir el paso de virus (6). Se pueden utilizar con cualquier tipo de lubricante (7).
Tasas de embarazos no deseados en el primer año de uso de preservativos externos como método anticonceptivo (1):
Uso habitual: 13 % (13 de cada 100)
Uso perfecto: 2 % (2 de cada 100)
3. Preservativos internos «femeninos»
El preservativo interno («femenino») es un método de barrera que suele ser menos eficaz que el preservativo externo («masculino»). Los preservativos femeninos están hechos de plásticos especiales (poliuretano o nitrilo) y se colocan dentro de la vagina o el ano durante el coito (1). El preservativo interno tiene un anillo en cada extremo: uno para mantenerlo en su sitio y otro para evitar que se deslice demasiado dentro de la vagina (lo que podría aumentar las posibilidades de embarazo) (1). Los condones femeninos pueden insertarse hasta ocho horas antes de tener relaciones sexuales (6).
Tasas de embarazos no deseados en el plazo de un año de usar solo condones internos como método anticonceptivo (1):
Uso típico: 21 % (21 de 100)
Uso perfecto: 5 % (5 de 100)
4. Diafragma y capuchón cervical
Los diafragmas y los capuchones cervicales son métodos de barrera hechos de silicona. Se colocan sobre el cuello uterino (la abertura del útero desde la vagina) y se usan con espermicida (1). Los capuchones cervicales son más pequeños y se ajustan firmemente alrededor del cuello uterino (1), mientras que los diafragmas se mantienen en su lugar al colocarse detrás del hueso púbico (1). Ninguno de los dos métodos protege contra las ITS (1).
Los diafragmas y capuchones cervicales están disponibles en EE. UU. con receta médica. Un ginecólogo-obstetra, enfermero especializado en salud de la mujer, médico o matrona colocan el diafragma o capuchón cervical la primera vez para elegir el tamaño adecuado. El profesional de salud inserta los dedos índice y medio en la vagina para sentir dónde se asienta el dispositivo (1). También hay un diafragma de talla única, llamado Caya, disponible (8). Un profesional de salud puede indicarte que te introduzcas el diafragma Caya durante la visita y luego realizar un examen pélvico para comprobar que se colocó en la posición correcta (8). También se debe usar espermicida a base de agua con el diafragma Caya (8).
Solo usa espermicidas o lubricantes a base de agua cuando uses un diafragma y un capuchón cervical, ya que los productos a base de aceite pueden hacer que un capuchón cervical o un diafragma se rompan (1).
Embarazo no deseado en el plazo de un año tras el uso de métodos anticonceptivos de barrera cervical (1):
Uso típico: 17 % (17 de 100)
Uso perfecto: 16 % (16 de 100)
5. Esponja anticonceptiva
La esponja anticonceptiva es un método de barrera que contiene espermicida y se coloca en la vagina antes de mantener relaciones sexuales. Debe dejarse dentro durante seis horas después de la actividad sexual para que sea eficaz (1). La esponja está disponible sin receta, pero no es tan eficaz como el diafragma (1). Puede utilizarse junto con preservativos.
Tasas de embarazos no deseados en el plazo de un año tras el uso de la esponja anticonceptiva como método anticonceptivo:
En personas que nunca han estado embarazadas (1):
Uso típico: 14 % (14 de 100)
Uso perfecto: 9 % (9 de 100)
En personas que han tenido un embarazo previo de 22 semanas o más (1):
Uso típico: 27 % (27 de 100)
Uso perfecto: 20 % (20 de 100)
6. Espermicidas
Los espermicidas son métodos de barrera que se utilizan a menudo con preservativos, capuchones cervicales y/o diafragmas para hacerlos más eficaces (1). Están disponibles en forma de pequeñas cápsulas sólidas (supositorios), espumas, geles vaginales y cremas (1). Los espermicidas ralentizan o destruyen los espermatozoides e impiden que entren en el cuello uterino (1). El uso frecuente de espermicidas puede hacer que algunas personas sean más susceptibles al VIH, por lo que solo se recomienda si el riesgo de VIH de ambos miembros de la pareja es bajo (1).
Aplica el espermicida cerca del cuello uterino. Para ello, introduce el aplicador, el supositorio o la crema en la vagina lo más lejos que puedas (1).
Tasas de embarazos no deseados en el plazo de un año de usar solo espermicidas como método anticonceptivo (1):
Uso típico: 21 % (21 de cada 100)
Uso perfecto: 16 % (16 de cada 100)
7. Phexxi (EVO100)
Phexxi es un método de barrera de gel vaginal no hormonal que puede utilizarse sin preservativo (1,9). No es un espermicida; actúa reduciendo el pH de la vagina, haciéndola más ácida (9). Esto dificulta el movimiento de los espermatozoides (9).
Introduce Phexxi en la vagina inmediatamente antes o hasta una hora antes de mantener relaciones sexuales utilizando el aplicador (9).
En un estudio, algunas personas que usaron Phexxi experimentaron ardor y picazón vaginal, candidiasis o infecciones del tracto urinario (ITU), pero la mayoría no (9). Dado que la posibilidad de ITU podría aumentar con Phexxi, habla con tu profesional de salud antes de usar Phexxi si has tenido múltiples ITU u otras afecciones del tracto urinario (10). En el estudio de prueba de Phexxi, menos del 1 % de las personas experimentaron alguna infección del tracto urinario, y solo una persona tuvo una infección grave (10).
Tasas de embarazos no deseados en el plazo de un año de usar Phexxi como anticonceptivo (1):
Uso típico: 14 % (14 de 100)
Uso perfecto: 7 % (7 de 100)
8. Lactancia materna/lactancia (amenorrea de la lactancia)
La amenorrea de la lactancia se basa en la lactancia materna/lactancia para prevenir la ovulación (1). Cuando un bebé succiona el pecho/pecho, se suprimen las hormonas que suelen provocar el ciclo menstrual (1). Sin la cantidad adecuada de estas hormonas, no se producirá la ovulación (1).
Tres cosas deben estar presentes para que la amenorrea de la lactancia sea efectiva (11):
No has tenido sangrados menstruales desde el parto.
Estás en el posparto de seis meses o menos.
Amamantas/das el pecho cada 4 horas durante el día y cada 6 horas por la noche, y no usas más del 15 % de fórmula o leche extraída.
Tasas de embarazos no deseados dentro del primer año de usar la lactancia materna como método anticonceptivo (1):
Uso típico: No existe una tasa exacta para la amenorrea de la lactancia (AL). Un estudio de la década de 1990 analizó a mujeres que regresaron al trabajo después del parto y no pudieron amamantar a sus bebés a demanda. Se descubrió que la tasa de embarazos no deseados aumentaba hasta alrededor del 5 % (12).
Uso perfecto: 1-2 % (1-2 de cada 100)
9. Coito interrumpido (el método de retirada)
El método de coito interrumpido consiste en retirar el pene de la vagina antes de la eyaculación (1). No protege contra las ITS. Las parejas que utilizan el coito interrumpido correctamente cada vez pueden descubrir que les funciona bien (1). El uso perfecto puede ser difícil y la posibilidad de embarazo aumenta con el uso típico (1).
Algunos estudios pequeños han descubierto que la secreción preeyaculatoria (precum) puede contener esperma (13). Esto significa que, incluso si una persona retira el pene (eyaculación) antes del orgasmo, algo de esperma podría entrar en el cuerpo a través de la vagina y provocar un embarazo (18).
Tasas de embarazos no deseados en el plazo de un año de utilizar el coito interrumpido como método anticonceptivo (1):
Uso típico: 20 % (20 de 100)
Uso perfecto: 4 % (4 de 100)
10. DIU de cobre
El dispositivo intrauterino (DIU) de cobre es un método sin hormonas que dura diez años y también puede utilizarse como anticoncepción de emergencia (1). Es fácil de extraer y también puedes quedarte en embarazo justo después de la extracción (14).
El DIU de cobre es una pieza de plástico en forma de T envuelta en un fino alambre de cobre que emite iones de cobre, lo que dificulta que los espermatozoides se muevan y lleguen a un óvulo (15).
Algunas personas pueden experimentar sangrados abundantes, aumento del dolor menstrual y calambres mientras usan el DIU de cobre, pero es probable que esto mejore con el tiempo (15). Hasta 12 de cada 100 personas con un DIU de cobre se lo extraen antes de que finalice el primer año debido a estos efectos secundarios (15).
Tasas de embarazos no deseados en el primer año de uso del DIU de cobre como método anticonceptivo (1):
Uso perfecto (todo uso se considera perfecto, ya que el DIU de cobre no necesita mantenimiento después de su inserción): menos del 1 % (<1 de cada 100)
11. Esterilización (ligadura de trompas o vasectomía)
El método anticonceptivo más popular en EE. UU. y en todo el mundo es la ligadura de trompas/extirpación, que es un procedimiento de esterilización para personas con útero (1). Se trata de un procedimiento quirúrgico que consiste en cortar/atar las trompas de Falopio o extirparlas por completo (1).
La vasectomía es el procedimiento de esterilización para personas con escroto/testículos (1). Consiste en cortar, seccionar o sellar el conducto de los vasos deferentes, que transporta los espermatozoides desde los testículos hasta la uretra antes de la eyaculación (1).
La esterilización es una opción anticonceptiva permanente. Es posible revertir el procedimiento, pero no siempre funciona (1). Existe un 4-8 % de probabilidades de embarazo ectópico después de la reversión de la ligadura de trompas (1). En lugar de una reversión, la fecundación in vitro (FIV) es una opción alternativa para intentar concebir después de una ligadura de trompas.
Las vasectomías requieren citas de seguimiento para asegurarse de que ya no haya esperma en la eyaculación. Se necesita un método anticonceptivo de respaldo durante los primeros meses después de que se haya realizado el procedimiento (1).
Tasas de embarazos no deseados en el plazo de un año tras el uso de la esterilización como método anticonceptivo (1):
Uso perfecto (se considera que todo uso es perfecto, ya que la esterilización no requiere ningún mantenimiento, excepto la cita de seguimiento inicial tras una vasectomía): Menos del 1 % (<1 de cada 100)
12. Métodos basados en observación de la fertilidad
Los métodos basados en observación de la fertilidad, también llamados planificación familiar natural, siguen los cambios en el ciclo menstrual para predecir la ovulación e identificar los días en que las relaciones sexuales podrían dar lugar a un embarazo (1). Para evitar el embarazo durante esos días, las personas pueden abstenerse de tener relaciones sexuales o utilizar un método de barrera como el preservativo (12). Para comprender cómo funcionan estos métodos, es importante entender los conceptos básicos del ciclo menstrual.
Los métodos de observación de la fertilidad no implican hormonas y suelen ser gratuitos o más baratos que otros métodos anticonceptivos (1). No protegen contra las ITS.
Tasas de embarazos no deseados en el primer año de uso de esos métodos:
Uso típico: oscila entre el 2 y el 23 % (de 2 a 23 de cada 100) según el método (1).
Uso perfecto: oscila entre menos del 1-5 % (<1 a 5 de cada 100) dependiendo del método (1).
Tipos de métodos de observación de la fertilidad
Existen varios tipos de métodos basados en el conocimiento de la fertilidad, cada uno con sus propias "reglas". Algunos son más eficaces que otros, pero ninguno es eficaz si no se utilizan según las indicaciones. Entre ellos se incluyen los siguientes métodos:
Método del ritmo (calendario)
Método de los días estándar
Método de los dos días
Método Billings de la ovulación
Método Sensiplan/sintotérmico
No todos los métodos basados en el conocimiento de la fertilidad son igualmente eficaces
Métodos como el método del ritmo (calendario) o el método de los días estándar asumen que el período menstrual siempre sigue un cierto número de días y que la ovulación ocurre el mismo día de cada ciclo (17). A una persona que intenta evitar el embarazo se le indica que evite las relaciones sexuales o que utilice otro método anticonceptivo en los días cercanos a su ovulación (17). A veces, las personas controlan su temperatura corporal. Estos métodos funcionan mejor para personas con ciclos predecibles que duran entre 26 y 32 días (17).
Nota: La ventana fértil prevista y la fecha de ovulación que se muestran en la aplicación Clue son solo estimaciones y no deben utilizarse como método anticonceptivo.
Los ciclos son tan únicos como las personas que los tienen, y no todas las personas con periodos tienen ciclos de 28 días (1). Eso significa que la ovulación puede no ocurrir el día 14 de cada mes (1). Predecir la ovulación puede ser complicado en estos casos. Adquirir experiencia a través de la práctica o la formación puede ayudar (17). Puede que haya instructores o grupos de apoyo en tu zona o en Internet que puedan ayudarte.
¿Debería utilizar un método basado en observación de la fertilidad?
Es posible que desees considerar otros tipos de anticonceptivos que no requieran predicciones de ovulación si alguna de las siguientes situaciones se aplica a ti (17):
Quedar en embarazo sería peligroso para tu salud o perjudicial para tu vida
Has empezado a tener la regla recientemente
Te estás acercando a la menopausia
Acabas de dejar de usar anticonceptivos hormonales
Has dado a luz recientemente
Tus periodos son impredecibles
Tienes un alto riesgo de contraer una ITS
No puedes evitar las relaciones sexuales o usar un método de barrera durante los días con alto riesgo de embarazo
Tu pareja no está dispuesta a participar en el uso correcto del método
Descarga Clue para hacer un seguimiento de tu método anticonceptivo
La decisión de empezar o dejar de usar cualquier método anticonceptivo puede conllevar cambios en tu cuerpo a lo largo del ciclo. Es posible que quieras hacer un seguimiento de tu estado de ánimo, tu piel, tu vida sexual, los síntomas del síndrome premenstrual o cualquier otro cambio, ya que estos pueden variar en función de la fase del ciclo en la que te encuentres.
Una vez que descargues y empieces a usar la aplicación Clue, podrás introducir el tipo de método anticonceptivo que estés usando, ya sea hormonal o no hormonal. Si dejas de usar tu método anticonceptivo en cualquier momento, seguir controlando tus síntomas puede ayudarte a comprender mejor cómo responde tu cuerpo.
Preguntas frecuentes
¿Cuál es el mejor método anticonceptivo no hormonal?
El método que mejor te funcione es aquel que uses de forma correcta y constante (1). Un método anticonceptivo puede tener una alta tasa de eficacia sobre el papel, pero si no eres capaz de utilizarlo de la forma en que está diseñado, no será eficaz. Esto es especialmente cierto en el caso de los anticonceptivos no hormonales. Si no tienes preservativos a mano, prefieres no hacer una pausa para usarlos o tu pareja no está de acuerdo con ellos, probablemente no sean la opción adecuada para ti (17).
¿Existe alguna píldora anticonceptiva que no contenga hormonas?
Todas las píldoras anticonceptivas contienen hormonas y muchas contienen dosis bajas (1). Habla con tu profesional de salud para encontrar una píldora anticonceptiva que funcione para ti. Si las hormonas no son una opción, es posible que desees considerar un método anticonceptivo no hormonal.
¿Cuáles son los efectos secundarios negativos de los anticonceptivos no hormonales?
Los efectos secundarios de los anticonceptivos no hormonales varían de una persona a otra. Consulta el envase del método elegido para obtener más detalles, pero ten en cuenta que no todas las personas experimentarán la lista completa de síntomas. La mayoría de los métodos no hormonales (excepto el DIU de cobre) los controlas tú, por lo que pueden interrumpirse en cualquier momento si se producen efectos secundarios negativos.